Pathologies
Qu’est-ce que la lombalgie ?
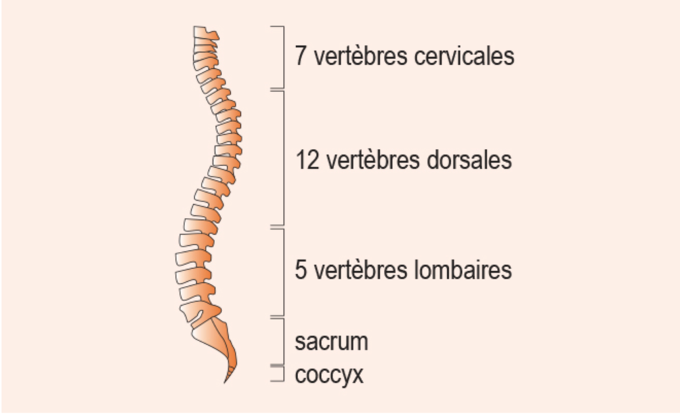
Une Lombalgie, appelée également « lumbago », « mal de dos » ou « mal aux reins » est une douleur au niveau des vertèbres lombaires, situées en bas du dos. Elle peut être à l’origine d’un sentiment de blocage, de raideur ou/et des difficultés à faire certains mouvements.
Il s’agit d’une pathologie courante, puisque 84% des personnes ont, ont eu ou auront une lombalgie au cours de leur vie. Leur fréquence augmente avec l’âge mais également avec une sédentarité (absence d’activité physique). Les muscles se relâchent et ne sont pas assez forts pour jouer leur rôle de maintien de la colonne vertébrale.
Une lombalgie peut être aiguë si elle dure depuis moins de 3 mois ou chronique si sa durée se prolonge.
Une lombalgie peut être liée à une cause spécifique (spondylarthrite ankylosante, fracture vertébrale, infection, tumeur, …) ou d’être la conséquence des lésions des muscles, ligaments et tendons qui assurent le soutien et le fonctionnement de la colonne vertébrale (cause « mécanique »). Afin d’éviter que cette douleur ne s’installe, le bon traitement c’est le mouvement !
Il n’est pas indiqué de réaliser des radiographies ou un scanner pour chaque douleur lombaire, surtout si celle-ci est récente. Pour savoir quel examen est indiqué dans votre cas, rapprochez-vous de votre médecin traitant.
Comment traiter la lombalgie ?
Le traitement dépend de la cause, mais les approches générales incluent :
- Repos modéré : Maintenir une activité douce pour éviter la raideur
- Médicaments type Paracétamol ou anti-inflammatoires pour soulager la douleur
- Kinésithérapie : Exercices pour renforcer les muscles du dos et corriger les postures
- Chirurgie : En dernier recours et en échec des traitements médicamenteux
Quelle est l’évolution et comment prévenir la lombalgie ?
- Évolution naturelle : La lombalgie aiguë s’améliore souvent en quelques jours à semaines.
- Chronique : Nécessite un suivi spécialisé et un programme de rééducation.
Prévention : Les bons réflexes pour protéger son dos
- Maintenez une bonne posture au travail et au repos
- Soulevez les charges en pliant les genoux, pas le dos
- Faites de l’exercice régulièrement pour renforcer les muscles du dos et des abdominaux
- Évitez le surpoids, qui surcharge la colonne vertébrale
A retenir
L’évolution est habituellement favorable en quelques semaines dans la majorité des cas.
Certains facteurs font que la douleur du dos va durer plus longtemps : dépression, anxiété, stress, craintes, peur du mouvement, problèmes par rapport au travail…
Attention aux signes de gravité comme la perte de force musculaire et/ou des signes d'irritation de la queue de cheval (incontinence, diminution de la sensibilité périnéale…) qui doivent vous faire consulter en urgence !
Qu’est-ce qu’une radiculalgie ?
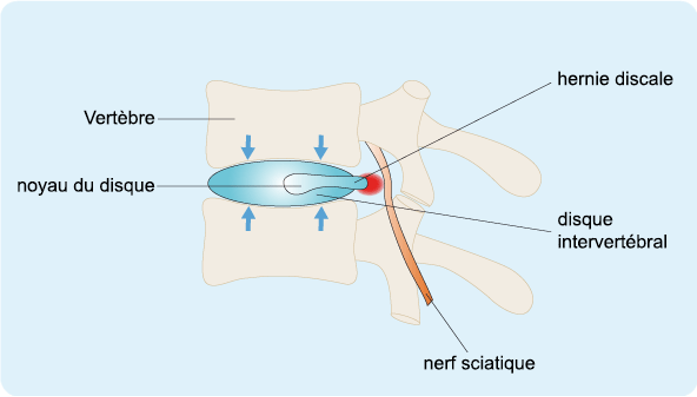
La radiculalgie est une douleur qui résulte de la compression ou de l’irritation d’un nerf spinal dans la région lombaire. Elle est souvent associée à une hernie discale, de l’arthrose ou d’autres pathologies touchant les structures lombaires.
Les deux types les plus fréquents de radiculalgie sont :
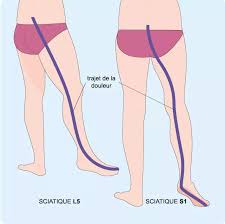
- La lombosciatique : Douleur le long du trajet du nerf sciatique, irradiant du bas du dos jusqu’au pied.
- La lombocruralgie : Douleur le long du nerf crural, irradiant du bas du dos vers l’aine et la face antérieure de la cuisse.
Quelles sont les causes des radiculalgies ?
Les causes incluent principalement :
- Hernie discale : Compression d’une racine nerveuse par un disque intervertébral déplacé.
- Arthrose lombaire : Rétrécissement des foramens vertébraux (canaux où passent les nerfs).
- Traumatismes : Fractures vertébrales ou lésions suite à un accident.
- Pathologies rares : Infections, tumeurs ou inflammations affectant les racines nerveuses.
Quels sont les symptômes ?
Les symptômes varient selon le nerf atteint :
Lombosciatique (atteinte du nerf sciatique) :
- Douleur irradiant du bas du dos jusqu’à l’arrière de la jambe, parfois jusqu’au pied.
- Engourdissements ou fourmillements dans la fesse, la cuisse, la jambe ou le pied.
- Faiblesse musculaire dans le membre inférieur.
Lombocruralgie (atteinte du nerf crural) :
- Douleur irradiant du bas du dos vers l’aine et l’avant de la cuisse.
- Sensation de brûlure ou de picotement sur la face antérieure de la cuisse.
- Difficulté à fléchir la hanche ou à lever la jambe.
Comment traiter les radiculalgies ?
La prise en charge dépend de la gravité et de la cause :
Traitements conservateurs :
- Médicaments : Antalgiques, anti-inflammatoires, décontractants musculaires.
- Kinésithérapie : Étirements et exercices pour soulager la compression nerveuse.
- Repos modéré : Favoriser la mobilité douce pour éviter la raideur.
Infiltrations : Injections de corticoïdes dans la région lombaire pour réduire l’inflammation.
Chirurgie (dans les cas graves et en cas d’échec du traitement médical
Quelle est l’évolution et comment prévenir les radiculalgies ?
Évolution naturelle : Les symptômes s’atténuent souvent en quelques semaines avec un traitement adapté.
Prévention :
- Adoptez une posture correcte, surtout en position assise.
- Soulevez les charges avec précaution (pliez les genoux).
- Renforcez les muscles abdominaux et dorsaux par des exercices réguliers.
A retenir
L’évolution est habituellement favorable en quelques semaines dans la majorité des cas.
Certains facteurs font que la douleur du dos va durer plus longtemps : dépression, anxiété, stress, craintes, peur du mouvement, problèmes par rapport au travail…
Qu’est-ce qu'une cervicalgie ?
Une cervicalgie désigne toute douleur localisée au niveau de la région cervicale, c’est-à-dire dans le cou. Cette douleur peut être aiguë ou chronique et elle est une cause fréquente de consultation médicale. La cervicalgie est souvent liée à une tension ou une raideur des muscles du cou, mais peut aussi résulter d’affections, telles que des pathologies discales ou arthrosiques.
Causes
Les causes des cervicalgies sont variées et incluent entre autres :
Tensions musculaires souvent liées à une mauvaise posture (travail sur ordinateur, sommeil inadapté), au stress ou à des mouvements brusques.
Pathologies discales comme les hernies discales cervicales, qui peuvent provoquer une compression nerveuse.
Arthrose cervicale qui correspond à l’usure des articulations entre les vertèbres du cou.
Traumatismes comme le coup du lapin (voir plus bas) lors d’un accident de voiture ou une chute.
Pathologies inflammatoires telles que la polyarthrite rhumatoïde ou la spondylarthrite, qui peuvent également affecter la région cervicale.
Symptômes
La cervicalgie peut s’accompagner de divers symptômes :
Douleur localisée dans le cou, pouvant irradier vers les épaules, la tête ou le haut du dos.
Raideur et difficulté à bouger le cou.
Maux de tête (céphalées) liés à la tension des muscles cervicaux.
Engourdissements ou fourmillements dans les bras, en cas de compression nerveuse.
Traitement
Le traitement de la cervicalgie dépend de sa cause sous-jacente, mais en général :
Antalgiques, bouillotte pour soulager la douleur.
Kinésithérapie pour améliorer la mobilité du cou, renforcer les muscles et corriger les mauvaises postures.
Chirurgie dans les cas graves, par exemple pour traiter une hernie discale ou une arthrose sévère.
Dans la plupart des cas, une bonne prise en charge permet une guérison complète ou une gestion efficace des symptômes.
Qu’est-ce que la névralgie cervico-brachiale ?
La névralgie cervico-brachiale est une douleur qui se manifeste dans le cou et qui irradie dans le bras. Elle est causée par la compression ou l’irritation d’un nerf au niveau de la colonne cervicale. Le terme « cervico-brachial » fait référence à la région cervicale (cou) et brachiale (bras). Cette affection est souvent comparée à une sciatique du bras, en raison des caractéristiques similaires entre ces deux pathologies.
Les causes les plus fréquentes incluent des hernies discales cervicales, des arthroses des articulations cervicales ou des traumatismes qui compriment les racines nerveuses.
Symptômes
Les symptômes de la névralgie cervico-brachiale varient en fonction du nerf affecté, mais les plus courants sont :
Douleur intense dans le cou irradiant dans le bras, parfois jusqu’à la main.
Engourdissement, picotements ou fourmillements dans le bras et les doigts.
Faiblesse musculaire dans les muscles innervés par le nerf comprimé.
Diminution des réflexes dans le bras.
La douleur est généralement aggravée par certains mouvements du cou et peut devenir invalidante si elle n’est pas traitée.
Évolution de la névralgie cervico-brachiale
L’évolution de cette pathologie dépend de la cause sous-jacente. Dans de nombreux cas, les symptômes peuvent s’améliorer avec un traitement conservateur, mais dans certaines situations, ils peuvent persister ou même s’aggraver, nécessitant une prise en charge plus invasive.
Si elle n’est pas traitée correctement, la névralgie cervico-brachiale peut entraîner une atrophie musculaire, une perte de force et une altération permanente de la fonction nerveuse.
Surveillance
Une fois la névralgie cervico-brachiale diagnostiquée, il est important d’en surveiller l’évolution. Des examens cliniques réguliers sont recommandés pour évaluer la persistance des symptômes et la réponse au traitement.
L’imagerie médicale, comme la radiographie, l’IRM ou le scanner, peut être utilisée pour identifier la cause précise de la compression nerveuse et suivre son évolution. L’IRM est particulièrement utile pour visualiser les structures nerveuses et les disques intervertébraux.
Traitement de la névralgie cervico-brachiale
Le traitement de la névralgie cervico-brachiale peut être divisé en deux catégories : conservateur et chirurgical.
Traitement conservateur
Médicaments : Anti-inflammatoires non stéroïdiens (AINS), antalgiques, et parfois des corticoïdes pour diminuer l’inflammation.
Kinésithérapie : Des exercices d’étirements, de mobilisations douces, de renforcement musculaire peuvent aider à soulager la compression nerveuse et améliorer la mobilité du cou.
Infiltrations : Des injections de corticoïdes peuvent être proposées pour réduire l’inflammation locale et soulager la douleur.
Traitement chirurgical
Si les symptômes persistent après plusieurs mois de traitement conservateur ou si la compression nerveuse est sévère, une intervention chirurgicale peut être nécessaire. L’opération consiste généralement à décomprimer la racine nerveuse en retirant une partie du disque (discectomie) ou en stabilisant la colonne (arthrodèse).
Quand consulter en urgence ?
Il est crucial de consulter rapidement un médecin dans certaines situations où la névralgie cervico-brachiale peut indiquer une compression nerveuse sévère ou une autre condition plus grave. Voici les signes qui nécessitent une consultation en urgence :
Douleur insupportable qui ne répond pas aux traitements antalgiques habituels et qui impacte considérablement les activités quotidiennes.
Faiblesse musculaire importante ou perte de force dans le bras, la main ou les doigts, suggérant une atteinte nerveuse sévère.
Engourdissement ou paralysie progressive dans le bras ou la main.
Douleur accompagnée de fièvre ou d’une sensation générale de malaise, pouvant évoquer une infection.
Ces signes nécessitent une prise en charge médicale immédiate afin de prévenir des complications neurologiques permanentes.
Qu’est-ce qu’un coup du lapin ?
Le “coup du lapin”, ou whiplash en anglais, est une blessure courante provoquée par un mouvement brusque de la tête vers l’avant puis en arrière, entraînant une hyperextension des muscles et des ligaments du cou. Ce type de blessure est fréquemment associé aux accidents de voiture, notamment lors de collisions par l’arrière, mais peut aussi survenir lors de chutes, de sports de contact, ou de tout autre traumatisme entraînant un mouvement violent du cou.
Symptômes du coup de lapin
Les symptômes apparaissent souvent dans les heures ou les jours suivant l’accident, et peuvent inclure:
Douleur et raideur dans le cou.
Maux de tête, généralement à la base du crâne.
Douleurs aux épaules ou au dos.
Vertiges ou troubles visuels.
Engourdissements ou fourmillements dans les bras ou les mains, en cas d’atteinte nerveuse.
Difficultés à bouger la tête ou à réaliser des activités quotidiennes.
Dans les cas plus sévères, ces symptômes peuvent être accompagnés de troubles de la concentration, de l’humeur ou de troubles du sommeil.
Traitement du coup du lapin
Le traitement du coup de lapin dépend de la sévérité des symptômes :
Repos et gestion de la douleur : Le repos est conseillé dans les premiers jours suivant le traumatisme. Les médicaments antalgiques et anti-inflammatoires peuvent être prescrits pour soulager la douleur et réduire l’inflammation.
Rééducation fonctionnelle : La kinésithérapie est souvent indiquée pour aider à récupérer la mobilité du cou, renforcer les muscles et prévenir les raideurs prolongées. Des exercices d’étirement et de renforcement sont prescrits progressivement.
Collier cervical : Dans certains cas, un collier cervical peut être recommandé temporairement pour immobiliser et soutenir le cou. Toutefois, il ne doit pas être utilisé sur une période prolongée, car cela peut entraîner une raideur des cervicales et donc une augmentation des douleurs.
Chirurgie : La chirurgie est rare dans le cas d’un coup du lapin et n’est indiquée que si des lésions graves sont détectées, comme des fractures cervicales ou des hernies discales sévères.
Évolution et suivi
Dans la majorité des cas, les symptômes s’améliorent en quelques semaines avec un traitement adéquat. Cependant, certaines personnes peuvent souffrir de douleurs chroniques et de limitations fonctionnelles persistantes, une condition appelée syndrome du coup du lapin chronique.
Si les symptômes ne s’améliorent pas ou s’aggravent après quelques semaines, il est important de consulter un spécialiste pour des examens complémentaires, tels qu’une radiographie, un scanner ou une IRM, afin d’exclure des lésions plus graves.
Signes d’urgence
Il est impératif de consulter un médecin en urgence si les symptômes suivants apparaissent après un coup du lapin :
Faiblesse ou paralysie dans les bras ou les jambes.
Perte de coordination ou d’équilibre.
Perte de conscience, confusion ou troubles cognitifs.
Douleurs intenses ou persistantes malgré le traitement.
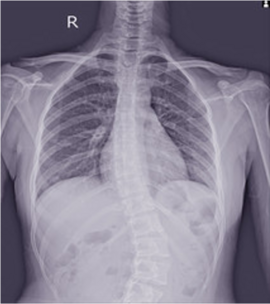
Qu’est-ce que la scoliose ?
La scoliose est une déformation en 3 dimensions de la colonne vertébrale, qui se caractérise par une courbure latérale anormale, souvent en forme de “S” ou de “C”. Cette déviation est souvent visible en regardant la colonne de face, mais elle inclut aussi une rotation des vertèbres, ce qui peut entraîner une asymétrie au niveau des côtes ou des épaules. Il est important de distinguer la scoliose des attitudes scoliotiques, qui sont des déviations temporaires de la colonne sans rotation vertébrale.
L’évolution de la scoliose
L’évolution de la scoliose varie selon plusieurs facteurs, dont l’âge du patient, la cause de la scoliose et la sévérité de la courbure. On distingue principalement deux types de scoliose :
Scoliose idiopathique : Elle est la plus fréquente et survient souvent pendant l’enfance ou l’adolescence, particulièrement pendant les périodes de croissance rapide. Son évolution est imprévisible, mais les courbures importantes (>30 degrés) ont tendance à s’aggraver avec le temps.
Scolioses secondaires : Elles peuvent être causées par des anomalies congénitales, des maladies neuromusculaires ou encore des troubles dégénératifs de la colonne chez l’adulte. Ces scolioses ont souvent une évolution plus progressive, mais peuvent engendrer des douleurs et une gêne fonctionnelle importante.
La surveillance de la scoliose
La surveillance d’une scoliose, notamment chez l’enfant, est primordiale pour évaluer l’évolution de la courbure. Généralement, un suivi clinique et radiologique est recommandé tous les 6 à 12 mois pendant les périodes de croissance rapide. Le but est de surveiller l’aggravation de la courbure et d’intervenir si nécessaire.
Les examens radiologiques, comme la radiographie du rachis ou imagerie type EOS (lien), permettent de mesurer l’angle de la courbure, appelé “angle de Cobb” et d’évaluer son évolution dans le temps.
Le traitement de la scoliose
Le traitement de la scoliose dépend de l’âge du patient, de la sévérité de la courbure et des symptômes associés. Il existe plusieurs options thérapeutiques :
Surveillance active : En cas de scoliose légère (moins de 20 degrés) chez l’enfant en croissance, une simple surveillance régulière peut être suffisante.
Port de corset orthopédique : Pour les courbures modérées (entre 20 et 40 degrés), le port d’un corset peut être prescrit pour prévenir l’aggravation de la déformation. Ce traitement est généralement efficace pendant la croissance, mais nécessite une bonne adhésion de la part du patient.
Rééducation fonctionnelle : La kinésithérapie peut être utilisée en complément pour maintenir une bonne posture et renforcer la musculature autour de la colonne. Elle n’a pas pour but de corriger la courbure, mais d’améliorer la qualité de vie et de réduire les douleurs.
Chirurgie : Pour les scolioses sévères (au-delà de 40-50 degrés), une intervention chirurgicale peut être nécessaire. Cette opération, appelée arthrodèse vertébrale, consiste à redresser la colonne et à la stabiliser à l’aide de tiges métalliques et de vis. Le but est de corriger la déformation, de réduire les douleurs et d’éviter l’aggravation future.
Qu’est-ce qu’une fracture vertébrale ?
Une fracture vertébrale est un tassement de la vertébrale résultant en diminution de la hauteur de cette vertèbre due à un événement traumatique ou à une fragilité osseuse (ex. ostéoporose). Elle peut se manifester par une douleur vive mais peut également être asymptomatique dans 2/3 des cas.
Le diagnostic est effectué sur les radiographies mais également sur le scanner ou sur l’IRM.
Le plus souvent, la fracture vertébrale va évoluer favorablement avec une consolidation et une atténuation progressive des douleurs après quelques semaines.
Une immobilisation par corset rigide peut être utile, ainsi que le repos et le traitement antalgique adapté.
En cas de persistance des douleurs, une cimentoplastie est discutée afin de permettre la stabilisation et la consolidation de la fracture et un soulagement plus rapide des douleurs (cf. service de Radiologie).
Toute fracture vertébrale (spontanée ou sur une chute de sa hauteur) devra résulter en bilan de la fragilité osseuse.
Qu’est-ce qu’une ostéoporose ?
L'ostéoporose est une maladie osseuse caractérisée par une réduction de la résistance osseuse (par atteinte de la qualité ou/et de la quantité) conduisant à une augmentation du risque de fracture. L'objectif de son traitement est de prévenir la survenue de fractures.
En France, on estime que 39% des femmes souffres d’ostéoporose après l’âge de 65 ans. Chez les femmes âgées de 80 et plus, cette proportion monte à 70%.
L’ostéoporose est une maladie silencieuse et indolore. La douleur apparait avec la fracture, complications qui révèle souvent la maladie.
Les fractures les plus fréquentes sont :
Fractures vertébrales (pouvant être asymptomatiques !)
Fracture de la hanche
Fracture du poignet
Fracture de l’humérus
Qui devrait bénéficier d’un dépistage de l’ostéoporose ?
Toute personne ayant une fracture de faible traumatisme (chute de sa hauteur, fracture spontanée, chute de moins de 4 marches d’escaliers)
Toute personne ayant des facteurs de risque :
Traitement par corticothérapie systémique prolongée (>3 mois)
Index de masse corporel <19kg/m2
Ménopause précoce avant 40 ans ;
Fracture du col fémoral chez un parent du premier degré
Hyperthyroïdie évolutive non traitée
Hyperparathyroïdie primitive
Tabagisme
En absence de ses éléments, il n’est pas nécessaire d’effectuer une ostéodensitométrie chez toutes les femmes ménopausées !
Comment dépister une ostéoporose ?
Une perte de taille de plus de 4 cm par rapport à la taille de l’âge de 20 ans (possible fracture vertébrale !)
Une ostéodensitométrie est un examen simple et peu irradiant permettant de mesure la densité minérale osseuse (la quantité de l’os) au niveau de deux sites les plus touchés (rachis lombaire et fémur).
Un bilan biologique est souvent nécessaire pour rechercher une affection métabolique ou endocrinienne à l’origine de la perte osseuse
Qu’est-ce qu’une filière fracture ?
Une filière fracture permet une évaluation complète des patients à risque de fracture et/ou d’ostéoporose. Elle comprend une évaluation clinique, densitométrique, biologique, diététique et kinésithérapeutique réalisée lors d’un séjour en Hôpital De Jour du service de Rhumatologie. Au décours de la journée, le médecin référent effectue une synthèse médicale.
Si vous vous sentez concernés, par l’ostéoporose, parlez-en avec votre médecin traitant ou prenez contact afin d’obtenir un rendez-vous ciblé au 04 67 33 86 39.
- Site HAS : Prise en charge du patient présentant une lombalgie commune
- Site GRIO (ostéoporose)
- Articles
- Tavares Figueiredo I, Dupeyron A, Tran B, Duflos C, Julia M, Herisson C, Coudeyre E. Educational self-care objectives within a functional spine restoration program. Retrospective study of 104 patients. Ann Phys Rehabil Med. 2016 Dec;59(5-6):289-293. doi: 10.1016/j.rehab.2016.03.006. Epub 2016 May 2. PMID: 27157543.
- Ribaud A, Tavares I, Viollet E, Julia M, Hérisson C, Dupeyron A. Which physical activities and sports can be recommended to chronic low back pain patients after rehabilitation? Ann Phys Rehabil Med. 2013 Oct;56(7-8):576-94. doi: 10.1016/j.rehab.2013.08.007. Epub 2013 Oct 1. PMID: 24140440.
- Tavares I, Thomas E, Cyteval C, Picot MC, Manna F, Macioce V, Laffont I, Thouvenin Y, Viala P, Larbi A, Gélis A, Dupeyron A. Intradiscal glucocorticoids injection in chronic low back pain with active discopathy: A randomized controlled study. Ann Phys Rehabil Med. 2021 Mar;64(2):101396. doi: 10.1016/j.rehab.2020.05.003. Epub 2020 Aug 27. PMID: 32461125.